Qu’est-ce-qu’une hystéroscopie opératoire ?
L’hystéroscopie opératoire consiste à « opérer » dans l’utérus en contrôlant les gestes du chirurgien par une vision directe dans la cavité grâce à une caméra endoscopique reliée à l’hystéroscope.
Cette intervention est réalisée au bloc opératoire, sous anesthésie générale ou sous anesthésie locorégionale (analgésie péridurale ou rachianesthésie).
Nos hystéroscopes opératoires mesurent de 8 à 10 mm de diamètre, ils sont à énergie bipolaire et l’intervention utilise du sérum physiologique.
Quelles sont les indications ?
L’hystéroscopie opératoire est habituellement indiquée lorsque l’hystéroscopie diagnostique faite au préalable a confirmé la présence d’une anomalie nécessitant un traitement chirurgical. Elle peut également être indiquée en cas d’échec d’une hystéroscopie diagnostique lié à un obstacle mécanique (obstruction ou déviation importante du col utérin) ; à un saignement trop abondant ou simplement à une mauvaise tolérance de l’examen par la patiente (patiente très sensible, anxieuse, hyperalgique).
Les principales interventions pouvant être pratiquées par l’hystéroscopie opératoire :
• Ablation d’un polype utérin (polypectomie) ;
• Ablation d’un fibrome utérin sous muqueux (myomectomie) ;
• Traitement de synéchies utérines ;
• Ablation de la muqueuse utérine (endomètrectomie) : dans certaines situations, cette technique représente une alternative à l’hystérectomie (en cas de saignement persistant malgré un traitement médical) ;
• Section d’une cloison utérine (utérus cloisonné) ;
• Ablation d’un stérilet (lorsque son ablation classique est impossible).
Dans le cadre d’un bilan ou d’un traitement d’infertilité, une coelioscopie peut être associée à l’hystéroscopie opératoire. Elle permet l’exploration de tout le pelvis féminin, la vérification de la perméabilité des trompes utérines et la réalisation d’autres gestes associés éventuels.
A quel moment est effectuée une hystéroscopie opératoire ?
L’intervention est pratiquée en dehors de la période des règles, en première partie du cycle. Chez une femme non ménopausée, le moment idéal se situe entre J-8 et J-13 du cycle (J-1 étant le premier jour où commencent les règles). C’est le seul moment où on est sûr de l’absence de grossesse débutante. Dans cette phase du cycle l’endomètre est fin et la lésion est mieux visible.
Chez la femme ménopausée l’intervention peut être pratiquée à tout moment, de préférence en dehors de la période de saignement.
Il n’existe aucune autre préparation particulière avant l’hystéroscopie opératoire. Exceptionnellement, si nous n’avons pas le choix, Il est tout de même possible de réaliser une hystéroscopie opératoire lors de saignement car le sérum physiologique permet le lavage de la cavité.
Comment se déroule une hystéroscopie opératoire ?
Une hystéroscopie opératoire peut être pratiquée sous anesthésie locorégionale (péridurale ou rachianesthésie) ou sous anesthésie générale. Le choix du type d’anesthésie est fixé en consultation pré anesthésique.
Une hystéroscopie opératoire se fait la plupart du temps en « ambulatoire ». La patiente rentre le matin, à jeun, puis repart accompagnée quelques heures après la fin de l’intervention. Dans certains cas une hospitalisation de 24 à 48 heures est nécessaire.
L’intervention est pratiquée par un gynécologue-chirurgien. Elle est effectuée par les voies naturelles. Il n’existe donc pas de cicatrice externe visible.
L’intervention proprement dite commence par une dilatation progressive du col utérin à l’aide de bougies métalliques.
L’hystéroscope est introduit dans la cavité utérine. Une irrigation permanente tout au long de l’intervention par du sérum physiologique permet la distension et la visualisation de la cavité utérine. Un système spécial permet le contrôle des pressions et un bilan des entrées et des sorties du liquide.
L’hystéroscope est relié à un écran vidéo que le chirurgien observe tout au long de l’intervention afin d’adapter ses gestes. Les instruments de chirurgie sont introduits dans le tube de l’hystéroscope (ciseaux, anse de résection, crochet de section, boule etc…).
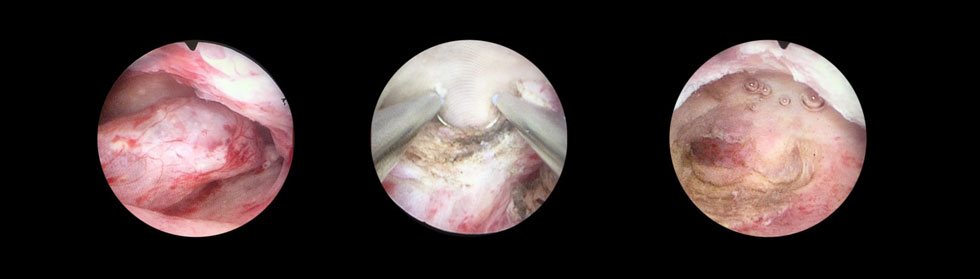
Lorsqu’une ablation d’une lésion intra utérine est pratiquée, les copeaux de résection sont envoyés au laboratoire d’anatomopathologie pour une analyse histologique des tissus. Les résultats sont communiqués à la patiente par le gynécologue lors d’une consultation post-opératoire, en même temps que le compte rendu opératoire.
Quel est la durée du geste opératoire et est-ce douloureux ?
En fonction du geste pratiqué et de l’étendue des lésions, une hystéroscopie opératoire dure de 10 à 45 minutes. L’intervention n’est habituellement pas douloureuse. Parfois, dans les heures ou les jours qui suivent l’intervention, apparaissent des douleurs ressemblant aux douleurs de règles.
Peut-on faire une hystéroscopie pendant la grossesse ?
L’hystéroscopie est formellement contre indiquée en cas de grossesse. Au moindre doute, avertissez votre chirurgien ou faites un test de grossesse.
Quels sont les complications éventuelles ?
Comme toutes les interventions chirurgicales l’hystéroscopie opératoire peut présenter des complications. Elles sont rares et de survenue imprévisible.
Ces complications sont habituellement aisément gérées par le chirurgien gynécologue.
Une déchirure du col
Une déchirure du col peut se produire lorsque sa dilatation est très difficile. Elle est sans gravité car elle est suturée en fin d’intervention. Les fils de suture sont résorbables ; il n’est pas nécessaire de les enlever. Cette complication est sans conséquence.
Un faux trajet
Un faux trajet peut se faire au moment de la dilatation du col, le plus souvent lorsque l’utérus est très rétro ou anté-versé, c’est à dire très fléchi en avant ou en arrière, ou bien lorsque la dilatation du col est très difficile. Cette complication est véritablement sans conséquence si le vrai trajet du col est retrouvé par la suite. Ce faux trajet cicatrise spontanément.
La présence d’une cicatrice de césarienne augmente le risque d’un faux trajet lors de la dilatation du col.
Une perforation de l'utérus lors de la dilatation du col ou lors du geste opératoire
Il existe un risque faible d’hémorragie et d’infection. Dans ce cas le plus souvent des antibiotiques sont prescrits et une hospitalisation de prudence pour surveillance de 24 heures est réalisée.
Exceptionnellement, une plaie intestinale ou du système urinaire peut être liée à une perforation utérine et La réalisation d’une cœlioscopie peut être nécessaire pour apprécier les lésions qu’aurait pu provoquer le geste opératoire.
Lors d’une perforation utérine, le geste opératoire doit être suspendu avec comme conséquence une intervention chirurgicale incomplète.
Une sténose du col ou une synéchie utérine
Ces conséquences sont très rares et peuvent provoquer une infertilité ou une absence de règles. Ces complications peuvent nécessiter une dilatation ou une réintervention.
Une Béance cervico-isthmique
Liée à la dilatation du col utérin.
Une infection utérine
Elle est très rare, elle est traitée par des antibiotiques.
Une hémorragie utérine
Est également exceptionnelle, elle est traitée médicalement le plus souvent. Les contractions utérines permettent le plus souvent de traiter ce saignement post-opératoire. La persistance d’un petit saignement pendant plusieurs jours est habituelle.
Une consultation pré-anesthésique est réalisée systématiquement avant toute intervention, elle est indispensable et aura lieu, au minimum, 48 heures avant.
L’intervention est le plus souvent faite en chirurgie ambulatoire , c’est à dire que vous rentrez le matin et ressortez le jour même de l’intervention.
Il est nécessaire de se faire emmener puis rechercher, et vous ne devez pas être seule la nuit qui suit l’intervention (il doit y avoir quelqu’un majeur prêt de vous).
Dans certain cas, si c’est conditions ne peuvent être remplies, vous pourrez être hospitalisé la nuit suivante, ou les nuits avant et après l’intervention.
Vous devez être impérativement à jeun (6 heures au minimum), c’est à dire sans manger, ni boire, ni fumer, ni prendre du chewing-gum. Certains médicaments peuvent être pris selon les recommandations de l’anesthésiste uniquement
Durée d’hospitalisation : souvent une demi-journée à une journée.
A votre sortie, vous aurez la plupart du temps votre compte rendu opératoire avec une ordonnance d’antalgique ainsi qu’un bulletin d’hospitalisation important à conserver.
Suites normales :
Il existe souvent des petits saignements. Ils sont variables selon que l’hystéroscopie a été juste diagnostique (24 à 48h) ou qu’elle a été opératoire (10 à 15 jours).
Consignes :
A votre retour, il est conseillé de se reposer, manger normalement mais plutôt léger, de ne pas prendre d’alcool ni de médicaments non prescrits ou ignorés par votre chirurgien ou anesthésiste le soir de l’intervention.
Vous ne devez pas rester seule.
Les rapports sexuels, les bains et la piscine, sont déconseillés durant la durée des saignements. La douche est bien sûr autorisée.
Arrêt de travail :
Il n’est pas toujours nécessaire.
Si cela devait être le cas, il vous est remis à la sortie ou avant par votre chirurgien.
Visite post-opératoire :
Elle est souvent effectuée avec votre chirurgien à un mois post opératoire.
Signes d’alerte :
Tout évènement qui vous inquiète doit vous faire contacter votre médecin traitant ou votre chirurgien. De façon générale, une fièvre > 38,5°C, des douleurs importantes, des vomissements, ou des saignements abondants persistants, doivent vous faire consulter.
L'hystéroscopie diagnostique
Explorer la cavité utérine pour rechercher une anomalie
